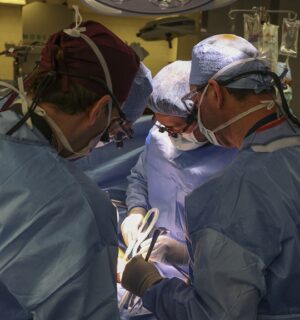
¿Se imaginan ustedes un futuro en el que cada persona enferma pueda ser tratada con un medicamento elaborado específicamente para ella? ¿O un mundo donde la ciencia sea capaz de modificar genes con problemas, para curar, o al menos retrasar, el avance de algunas enfermedades como el cáncer? Ese futuro, que es una verdadera “revolución”, se llama “medicina de precisión”, y no está nada lejos.
Es más, esta semana se encuentran en nuestro país cuarenta de los investigadores más destacados de esta disciplina, que han llegado invitados por el Instituto Pasteur de Francia y el Instituto Pasteur de Montevideo para participar de cuatro jornadas de conferencias y talleres con colegas y estudiantes uruguayos.
Aprovechando esta oportunidad, es que hoy en En Perspectiva hemos armado esta edición especial de La Mesa del Futuro, dedicada a la Medicina de Precisión”
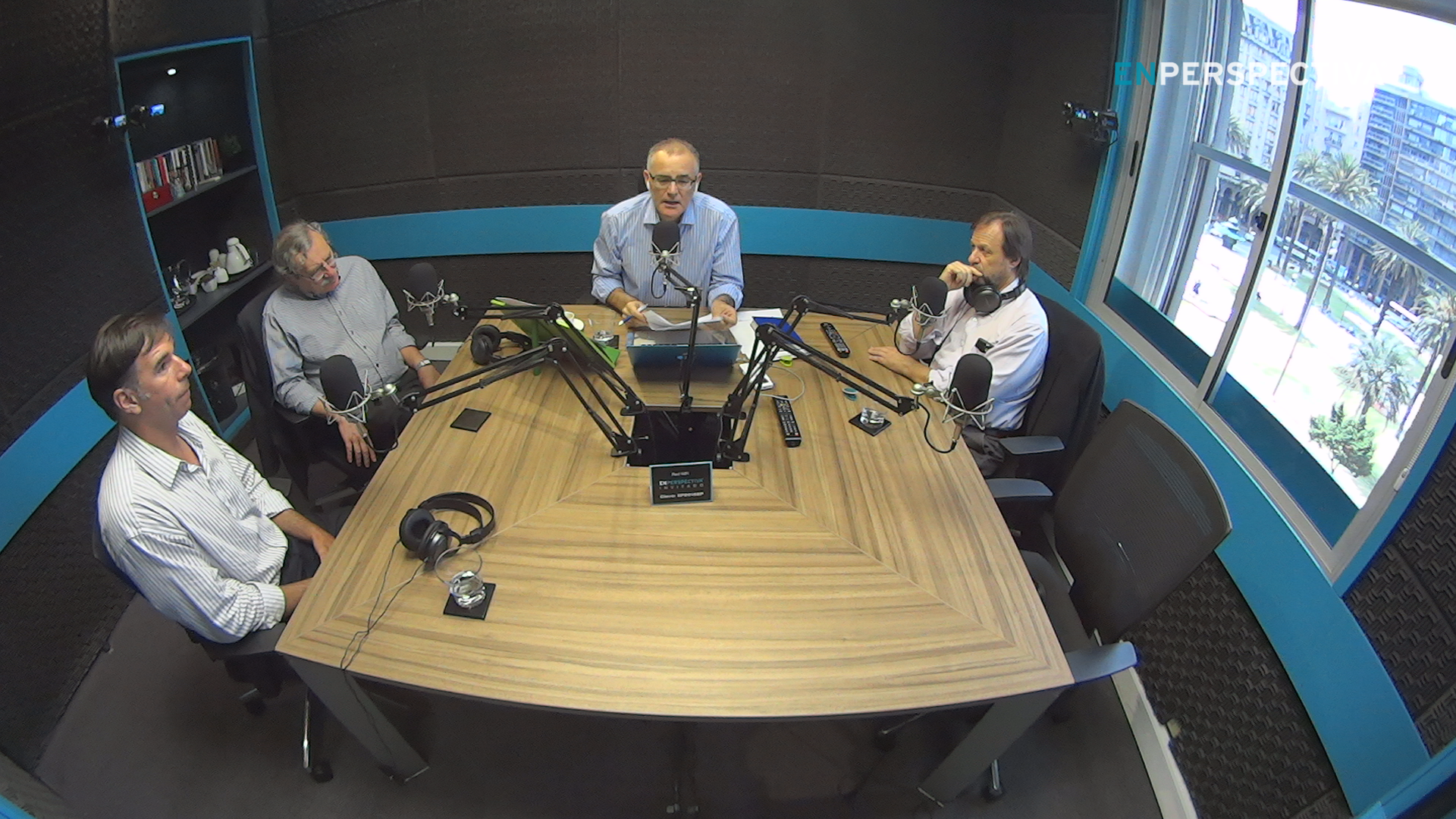
Participaron Luis Barbeito, Ricardo Ehrlich, Magnus Fontes y Juan Livtan.
EN PERSPECTIVA
Martes 15.12.2015, hora 9.04
EMILIANO COTELO (EC) —¿Se imaginan un futuro en el que cada persona enferma pueda ser tratada con un medicamento elaborado específicamente para ella? ¿O un mundo donde la ciencia sea capaz de modificar genes con problemas, para curar, o al menos retrasar, el avance de algunas enfermedades como el cáncer?
Ese futuro, que es una verdadera “revolución”, se llama medicina de precisión y no está nada lejos.
Es más, esta semana se encuentran en nuestro país 40 de los investigadores más destacados de esta disciplina, que han llegado invitados por el Instituto Pasteur de Francia y el Instituto Pasteur de Montevideo para participar en cuatro jornadas de conferencias y talleres con colegas e incluso estudiantes uruguayos.
Aprovechando esta oportunidad, hoy en En Perspectiva hemos armado esta edición especial de
Paso a presentar a nuestros invitados.
Luis Barbeito, doctor en Medicina, posdoctorado en Neurofarmacología. Investigador grado 5 en el Área Biología del Programa de Desarrollo de las Ciencias Básicas. Director Ejecutivo del Instituto Pasteur Montevideo.
Magnus Fontes, sueco pero uruguayo de corazón, doctor en Matemática por la Universidad de Lund, Suecia. Director del Centro del Análisis de Datos del Instituto Pasteur de París y cofundador de una empresa de software bioinformático.
¿Cómo es eso de sueco pero uruguayo de corazón?
MAGNUS FONTES (MF) —En realidad soy sueco, mi esposa es uruguaya, llevamos casi 30 años juntos. Uruguayo de corazón, por supuesto.
EC —Magnus participa por Skype, porque se encuentra en Punta del Este encabezando estos talleres de investigación e intercambio que tienen lugar allí desde el lunes.
También está con nosotros Ricardo Ehrlich, doctor en Medicina, Magister en Ciencias, opción Bioquímica y Biología Molecular y doctor de Estado en Ciencias Físicas. Hoy lo convocamos como miembro del Consejo de Administración del Instituto Pasteur de Montevideo en representación del Poder Ejecutivo.
Y Juan Litvan, médico internista. Fue investigador en neumología en la Universidad de Illinois, EEUU. Hoy se desempeña como coordinador para la investigación en Uruguay en el Ministerio de Salud Pública.
Empecemos por las definiciones básicas. La primera pregunta se la traslado a Magnus Fontes: ¿cómo podemos presentar a la medicina de precisión?
MF —Hace unos años la llamábamos medicina individual o personalizada, pero ahora se habla más de medicina de precisión. Esa terminología me parece mejor, porque en las mismas condiciones hay alguna gente que se enferma y otra que no se enferma. Eso tiene que ver con muchas cosas, puede ser la genética de esa persona, puede ser también el microbioma de esa persona, las bacterias que tiene adentro. Ahora somos capaces de medir todas estas cosas. Podemos medir, podemos ver el código genético de cada persona, lo podemos medir a un costo más o menos manejable. Y a partir de eso, midiendo además niveles de proteína, etcétera, podemos, no siempre, pero muchas veces, distinguir la gente que se va a enfermar y la gente que no se va a enfermar en las mismas condiciones. Si tiene que ver con tratamiento médico, se le da una medicina a una persona y esa persona se cura, y se le da la misma medicina en las mismas condiciones a otra persona y esa persona no se cura. Tenemos que encontrar el porqué. Eso es la medicina de precisión, medir datos genéticos, proteínas, el metabolismo y a partir de eso tomar la decisión de cómo tratar a esa persona.
EC —¿La base es el estudio del genoma humano?
MF —Sí, la base es el estudio del genoma humano, pero ese genoma no es toda la verdad. También tiene que ver con las bacterias, porque hay que reconocer que cada uno de nosotros es un ecosistema que está funcionando, porque de las células de nuestro cuerpo solamente el 10 % son humanas, el 90 % son sobre todo bacterias.
EC —Es una aclaración importante. No sé cuántos lo habíamos pensado.
MF —Y si mirás el genoma es peor todavía o mejor todavía, depende de cómo se lo vea, porque solamente el 1 % del código genético nuestro cuerpo es humano, el restante 99 % son bacterias, virus y parásitos. Dependemos de esas bacterias, son importantísimas para tener salud, para ser sano hay que tener un microbioma, hay que tener una flora de bacterias conveniente. Yo soy matemático, no soy biólogo, tenés por lo menos tres personas ahí que pueden contestar a esto mucho mejor que yo.
EC —¿Alguno quiere complementar la explicación de Magnus, que se metió en un terreno que no le corresponde?
LUIS BARBEITO (LB) —El lanzamiento público y la moda de la medicina de precisión vienen de la mano con la prevención y el tratamiento del cáncer. Claramente el cáncer es una enfermedad genética y el diagnóstico de las mutaciones que tiene cada cáncer, que son totalmente individuales para cada cáncer, conlleva un pronóstico, un tratamiento, y hoy por hoy hay decenas de fármacos que normalmente son muy caros, que están específicamente prescritos para determinados tipos de mutaciones.
EC —Esa es otra precisión importante. Por ejemplo, un cáncer de mama es único, no existe el cáncer de mama, sino tantos cánceres de mama como mujeres puedan tenerlo.
LB —Exactamente.
EC —Un cáncer de pulmón no existe, existen tantos cánceres de pulmón como personas puedan tenerlo.
LB —Exactamente. Pero hay mutaciones predominantes. Hoy por hoy, a medida que avanza la medicina de precisión y conocemos las alteraciones genéticas, los cánceres se van agrupando por las mutaciones predominantes. Eso está asociado a las terapéuticas que se van a aplicar o a los pronósticos que se van a hacer.
EC —Tomando como ejemplo esta enfermedad, tú estás diciendo que la medicina de precisión ya existe. Tenemos un campo en el que la medicina de precisión ya ha avanzado.
LB —Se le puso un nombre a una práctica que se viene como un tsunami a la práctica médica cotidiana. Entonces se le está poniendo nombre, se están tratando de definir sus términos y consecuencias. El doctor Litvan me puede complementar.
JUAN LITVAN (JL) —Voy un poquito para atrás. Si uno piensa en términos de medicina quizás empezamos a curar el cáncer en aquel momento en que los cirujanos pudieron extirparlo completamente. Ese momento en que el cáncer queda curado es un momento histórico que viene pasando desde que los cirujanos hacen su cirugía, lo cortan y acuñamos esa frase “cortando por lo sano”.
Pero desde entonces se ha desarrollado un montón de información genética, de proteínas, de receptores, de mecanismos celulares tanto a nivel celular, en tejidos, en animales, como luego en personas, llevado a personas, y lo que se está dando es una integración de toda esta información. A su vez, al llevarla a las personas, tenemos que ver la sobrevida, si es curable o no es curable, si alarga la sobrevida o si la enfermedad se apaga o remite. Y a su vez los efectos secundarios de las propias drogas que se van generando. Es un tema extremadamente complejo pero que se ha desarrollado muchísimo. Tú usabas la palabra explotar, porque literalmente es así, y si pensamos más históricamente, hace ciento y pocos años, de dónde venimos en la medicina, el cambio es increíblemente revolucionario.
RICARDO EHRLICH (RE) —La expresión medicina de precisión es interesante. Como decía Magnus, fue acuñada luego de haber adoptado la expresión medicina personalizada.
EC —Primero se hablaba de medicina personalizada.
RE —El conocimiento del genoma de cada persona permitía primero diagnosticar exactamente la enfermedad que estaba haciendo la persona. Bien decías, no es un cáncer de pulmón, sino una persona que tiene células que están sufriendo tal proceso. La expresión medicina personalizada se acuñó primero, hacía alusión a una medicina no demasiado universal, sino centrada en las personas, lo que estaba muy bien.
Luego surge esta expresión, medicina de precisión, que es muy potente y se populariza en enero de este año, hace un año, cuando el presidente Obama lanzó un programa de un millón de genomas en EEUU con el nombre de medicina de precisión. Hacía alusión a lo que Magnus, Luis y Juan señalaban. Pero va un poquito más lejos.
EC —¿En qué sentido?
RE —En cada tiempo, en cada época, la medicina tiene que tener la mayor precisión posible, pero hoy, con toda la información que se puede tener sobre el genoma y el acceso a la información genética, que se ha abaratado, se ha simplificado y está avanzando, el desarrollo del conocimiento es más rápido aún que el desarrollo de la informática en tanto desarrollo de la información y en tanto disminución de precios. Lo que está surgiendo como concepto es que este tipo de información y esta concepción de la medicina empiezan a considerar que las enfermedades, las patologías, no son el problema de una persona, sino el problema de todos. Un niño, una persona que hace una enfermedad infecciosa o una enfermedad degenerativa, como el cáncer, en tal o cual punto del país, no es solo un problema para esa persona y su familia, sino que es un problema de todos. Es un problema para la planificación de la salud pública, pero afecta la salud de la población en su conjunto.
EC —¿Cómo se salta de la medicina personalizada o de precisión a un problema de todos?
RE —Pensemos en una enfermedad infecciosa, en un brote como fue el de esta enfermedad viral, MERS, hace poco menos de un año en Medio Oriente. Un día y medio después ya estaba la epidemia en Corea del Sur y se declaraba una situación de alerta pública. Fíjense en qué distancia. Cómo no vamos a estar involucrados, concernidos por una enfermedad en cualquier punto de un país pequeño como Uruguay. Esta medicina de hoy, esta medicina basada en la genómica, permite aproximaciones que nos hacen considerar la salud como algo global, como que la salud de cada uno afecta, concierne, la salud de todos.
EC —Está claro que la medicina de precisión es un paquete multidisciplinario en el que convergen distintas profesiones y especializaciones. Quizás este sea el momento para volver a Magnus Fontes, un matemático. ¿Qué tipo de expertos terminan interviniendo? ¿Cómo se arman estos equipos?
MF —Como dijeron ahí, los desafíos que tenemos ahora son globales. Es muy importante entender que para los patógenos no hay fronteras, las enfermedades pasan todas las fronteras, entonces los desafíos que tenemos son globales. Tenemos que enfrentar esos desafíos de una manera global y trabajar de una manera nueva, colaborativa, porque tenemos brotes de enfermedades. En el 2014 empezó el ébola, ahora tenemos el brote de sica en Brasil –aquí tenemos varios expertos de Brasil en sica– y tenemos que enfrentar los desafíos juntos, porque para procesar todos los datos que tenemos, tenemos que tener equipos que integren matemáticos, modeladores, gente de la computación, estadísticos, y por supuesto también virólogos, inmunólogos, para poder entender todos esos datos masivos a los que estamos enfrentándonos.
EC —Tú decías recién datos masivos, que es lo que en la jerga de la informática se llama big data.
MF —Absolutamente, es big data. Pero big data en realidad es un concepto muy muy amplio, son datos masivos, hay muchos datos, pero también son complejos y tenemos que poder entender las estructuras que encontramos en esos datos. Porque un matemático, un modelador, un estadístico pueden empezar a encontrar estructuras, pero después hay que entenderlas de una forma biológica y por eso el intercambio; el intercambio cercano, diario, de biólogos y modeladores, de gente que hace computación es clave para poder avanzar. Justamente, lo que estamos haciendo en Punta del Este en estos días es bastante único: reunir expertos de nivel fantástico, de todas esas disciplinas, trabajando juntos con datos que hemos llevado, datos únicos.
EC —Justamente, ¿en qué consisten estos talleres que ustedes vienen desarrollando allí? Han vendo 40 especialistas del exterior y se han sumado por lo menos 20 uruguayos. ¿De qué manera trabajan?
MF —Estamos trabajando en equipos. Tenemos cuatro “bolsas” de datos masivos que vienen de virus, de la evolución de virus, y estamos mirando la influenza, por ejemplo, que nos toca a todos nosotros, tenemos datos masivos de influenza. También tenemos datos de otros virus menos conocidos, como el Coxsackie. Cada bolsa de datos enorme sale de un proyecto que tenemos en el Instituto Pasteur en París, con muchos colaboradores, que se llama Milieu Intérieur. Eso indica justamente que en el cuerpo tenemos un montón de bacterias y otros pasajeros, eso es el milieu intérieur.
Tenemos datos de 1.000 personas sanas en Europa, en Francia; tenemos datos genéticos, tenemos microbioma, hemos medido proteína. Estos datos valen mucho, hemos invertido mucho para tenerlos. Aquí en Punta del Este estamos trabajando con esos datos para tratar de entender que hay diversidad, que en la variación de seres humanos al enfrentarnos a un virus el sistema inmune de cada uno responde de una manera individual. Tenemos que entender la variabilidad de esa respuesta para poder construir vacunas, para poder hacer antivirales para combatir un virus o una bacteria. Esos datos son de 1.000 personas en Francia, ahora estamos empujando esa idea hacia algo que llamamos The Healthy Human Global Project (proyecto global del humano sano). Ahí vamos a tratar de tener datos de todas partes del mundo, África, Asia, América Latina, para poder entender la variación global de la respuesta que tenemos cuando nos enfrentamos a distintos patógenos.
EC —Los veía mientras escuchaban a Magnus sorprendidos, maravillados…
JL —Por un lado es interesantísimo ver que hay muchísima información hacia dentro de cada individuo; cuando hablamos de las bacterias que conviven con nosotros, de la información de cada gen, de cada proteína, de cada receptor, es muchísima información hacia dentro individualmente. Y a su vez, tenemos la información instantánea de todos como población del mundo, que es muchísima más información, no solo para adentro, sino ahora para afuera. Ahora tenemos que ver cómo hacemos para integrar y capitalizar toda esa información para aprender y tomar decisiones al respecto. Ese es el gran proceso que se está dando, y me parece fantástico lo que comentaba Magnus.
EC —Magnus, ¿los talleres que están haciendo en Punta del Este tienen antecedentes? ¿Cuántas veces se han desarrollado?
MF —En realidad es el puntapié inicial, estamos empezando. Por supuesto, hay equipos de investigación en todo el mundo que están colaborando, eso siempre sucede, todos los investigadores aquí en Uruguay tienen contactos con otros investigadores. Pero esos contactos normalmente no son formales, son contactos individuales, se encuentran en congresos, en todos lados del mundo y trabajan juntos.
Ahora tratamos de formalizar eso empujando desde la red internacional del Instituto Pasteur. El Instituto Pasteur existe aquí en Uruguay, hay un Instituto Pasteur en París, pero hay un Instituto Pasteur en 33 lugares en 27 países que tienen una cobertura global y estamos trabajando juntos, en muchos casos llevamos más de 100 años juntos, porque el Instituto Pasteur tiene 125 años y desde el principio se trabajó de manera global con institutos en distintas partes del mundo. Es una red fantástica, en cada lugar donde estamos tenemos acceso al gobierno, a los hospitales locales, a las universidades locales, pero sobre todo tenemos la confianza de la población local. Yo soy el coordinador de esta red internacional, viajo, estoy viviendo más o menos en un avión, y cada vez que me bajo veo que la confianza que la gente tiene en el Instituto Pasteur es fantástica, está lista para ir al médico a ser vacunada, a llevar sus hijos a ser vacunados, porque es el Instituto Pasteur y tienen confianza. Es un valor enorme. A través de ese valor que tenemos, que es global, estamos empujando para avanzar más, porque, como han dicho los otros, tenemos esos datos que son enormes, masivos y necesitamos una estructura global para poder enfrentarlos, hacer algo bueno con ellos y avanzar rápido. Y por supuesto, la meta es salud global, para todos.
EC —Si entiendo bien, ustedes en estos estudios están manejando grandes volúmenes de información genética de personas. ¿Es correcto?
MF —Correcto.
EC —Están procesando datos muy íntimos de la gente. Por ese lado hay desafíos de tipo ético. ¿Cómo se maneja eso?
LB —Cada nivel de investigación tiene comités de ética, hay reglas éticas a las cuales uno se tiene que apegar y consultar, hay comités de ética que determinan cómo hacer las cosas.
***
EC —Estamos hablando de la medicina de precisión.
LB —Vamos a dar un ejemplo práctico para que se entienda. Cuando uno va al médico y este prescribe exámenes complementarios y después los vamos a buscar, son cinco o seis páginas con valores que están dentro de un rango de normalidad o no. La medicina de precisión es utilizar métodos analíticos miles de veces superiores a los que tenemos hoy para obtener datos de nuestro organismo (genéticos, metabólicos, de células, etcétera). En cinco años vamos a hacernos un nuevo examen y en lugar de darnos cinco hojas con algunos datos, nos van a dar millones de hojas con millones de datos.
EC —Nos van a dar un pendrive.
LB —En un pendrive, que ningún médico va a poder leer en una primera lectura para decir “tiene tal cosa alta o baja”. Esto se va a conformar en un modelo matemático-estadístico que nos va a dar una información increíble, sobre todo preventiva, pero también va a guiar a los médicos a encarar esa enfermedad, qué medicamentos usar, qué terapéutica usar, etcétera. Esa es la medicina de precisión. Es usar una cantidad de cosas que ya están disponibles a nivel analítico para investigar nuestro cuerpo, de tal forma que el médico en el futuro no va a tratar a la enfermedad, sino al paciente que la porta. Esto nos lleva a que esto es predictivo, nos va a anticipar el advenimiento de muchas enfermedades y va hacia una nueva medicina.
EC —Esa puntualización es bien interesante. Cuántas veces pasa que un determinado tratamiento o un determinado medicamento típico de una cierta enfermedad a una persona la cura y a otra no. O a una la cura rápido y a otra vaya a saber en cuántos meses. Estamos hablando de eso, el individuo pesa.
LB —El individuo pesa. Y como antesala de toda esa medicina de precisión, los institutos de investigación como los nuestros tenemos que crear las bases de referencia, qué es la normalidad y qué es lo patológico.
EC —Eso tiene que ver con lo que contaba Magnus recién, porque ellos en este cónclave en Punta del Este están utilizando bases de datos de personas sanas.
LB —Sanas, porque primero hay que entender cómo somos, hay que ver las variaciones propias de los diferentes individuos a lo largo del planeta para luego establecer los parámetros de patología. Eso requiere un enorme trabajo de base, por tanto la medicina de precisión hoy no está ya en la mesa del médico, porque no tenemos las referencias, pero todo el resto de la tecnología está y los costos no son altos, son accesibles. El desafío es cómo manejamos los datos, cómo manejamos la parte ética, cómo manejamos las consecuencias terapéuticas o las decisiones médicas. De todo eso hay que hacer un enorme aprendizaje en los próximos 20 años.
EC —Vayamos a más aplicaciones concretas.
RE —Dos cosas. Una, a ver si podemos definir la magnitud del desafío y después la magnitud de las promesas que traen estos desafíos. Empezando casi por el final, diría que Uruguay tiene una notable oportunidad en este momento, considerando el desarrollo de este tema a nivel internacional y el desarrollo de las capacidades en nuestro país y además el tamaño de país, la población del país, que en este caso es una ventaja que hace que Uruguay pueda ser un excelente ejemplo para mostrar qué se puede hacer con las herramientas de hoy.
Tú decías que vamos a salir del médico con un pendrive. Ojalá; en poco tiempo más vamos a tener que salir con un disco duro externo. La información del genoma humano, si hubiera que escribirla en libros de unas 300 páginas, ocuparía unos 7.000 volúmenes, una habitación de la casa muy muy grande, un enorme salón con todas las paredes tapizadas de libros. Eso se puede hacer en forma barata y uno de los desafíos es poder interpretar todo eso, cruzar esa información con las historias clínicas electrónicas que están avanzando en el país. Eso permite por un lado planificar, saber qué está pasando en la población a nivel general, y después atender los casos precisos. Creo que no corresponde dar ejemplos de medicamentos precisos para no generar incertidumbre o expectativas, pero va a ser posible dar el medicamento preciso para la enfermedad, para el problema particular de la persona, en cualquier patología.
En estas últimas semanas hemos sido testigos de debates en cuanto a la administración de medicamentos muy sofisticados, en particular para el cáncer. Estos medicamentos son muy eficaces en casos muy puntuales, muy particulares y hay que acceder a esa información del genoma para poder definir eso. Lo mismo en cuanto a dosis de medicamentos que son usados corrientemente para cantidad de patologías. Las dosis son muy diferentes de una persona a otra, y eso se puede predecir, controlar, supervisar.
Al mismo tiempo, el Ministerio de Salud, la autoridad competente en la planificación de salud, puede prever el desarrollo, la aparición de problemas en una población manejando toda esta información. Pero manejar esta información puede plantear problemas mayores.
EC —¿Cuáles?
RE —Cuando haya una oferta de trabajo y te pidan la información del genoma. Ahí podrán ver si la persona va a faltar mucho, va a faltar poco, cómo se va a comportar, etcétera. Puede traer problemas a nivel de empresas de seguros. Puede tener una cantidad de consecuencias, por lo cual esto plantea problemas éticos, problemas legales mayores. Es un desafío para una sociedad. Esta información tiene que ser protegida, se tiene que habilitar en condiciones muy particulares, preservando el secreto y los derechos de las personas, pero hay que poder usarla.
EC —Hay otros desafíos éticos, me imagino.
RE —¡Notables!
EC —Por ejemplo, se le hace el estudio genético a una persona y ese estudio concluye que es altamente probable que en 5 o 10 años contraiga una enfermedad gravísima. Esa información va a estar en ese estudio genético. ¿Entonces?
RE —Esas decisiones las tiene que tomar una sociedad, para un momento dado, en un momento de la vida de esa sociedad, y eso tiene una expresión legal. Otro aspecto que hace parte de este desafío es que si no se recorre este camino, lo que va a pasar es que el camino se va a recorrer igual pero no a nivel de la sociedad entera, sino por empresas que con todo derecho ya lo están haciendo. Van a empezar a proponer estos servicios y la gente va a adherir, a solicitarlos, o instituciones médicas en forma voluntaria, individual y a los que pueden pagarla. Por lo cual es un desafío ético también el hacer que esto sea global, que llegue absolutamente a todas las personas. Tenemos que poder tomar decisiones que respeten los derechos de las personas a proteger tanto su intimidad y sus opciones de vida como a acceder a las formas más precisas, más desarrolladas de lo que hoy la medicina puede hacer por la salud de la gente.
JL —Me gustaría agregar un par de ideas y de conceptos y tratar de conceptualizar, porque estamos en muchos y muy diferentes niveles a la vez. Es parte de la riqueza de manejar toda esta información.
Por un lado tenemos un nivel de estudio, de investigación, de producción científica de muchísimos datos. Ese es un punto de vista de la investigación, recabar nuestra información. Con toda esa información no siempre vamos a poder tomar decisiones. Hay información que nos dice qué es lo que hay que hacer y hay información que nos dice qué es lo que no hay que hacer: por acá sí, por acá no.
Por otro lado cómo crece esa información, cómo la bajamos o cómo la traducimos hasta llegar a un medicamento o a un marcador o a un receptor que tenga una traducción clínica útil para la población. Eso implica todo un camino, desde apostar a políticas o generar los recursos para que eso se dé y para transcurrir el paso de poder curar una célula en el laboratorio hasta que eso se transforma en un medicamento que cura a una persona. Es un recorrido largo que mezcla muchos niveles. Son los niveles desde la investigación hasta cuando se cruza a un nivel clínico que ya se puede incorporar al uso de la medicina tradicional, y a su vez después el acceso a eso. Tiene que haber un sustrato que permita que todo eso transcurra. Yo creo que eso está pasando, esta realidad está pasando, gracias al Instituto Pasteur, gracias a gente que estudia en ciencia, pero también tenemos que darnos cuenta de que tenemos que generar las condiciones para que esto se dé de mejor manera y poder capitalizar todo ese proceso, poder meternos en ese proceso, como decía Ehrlich.
Ya existen los casos en que uno da un resultado puntual de si uno tiene o no un gen que concretamente quiere decir que tengo 60 % u 80 % de probabilidad de desarrollar equis cáncer. Casos concretos y reales. Hay todo un proceso: hay criterios para indicar ese test, a quién se lo indicamos, hay criterios de que la persona también tiene que querer, aceptar ser testeada, tiene que estar dispuesta a escuchar los resultados –esto lo decimos de antemano– y después tenemos que tener estrategias de qué vamos a hacer con ese resultado. Uno puede decidir directamente “no me lo hago porque no quiero saber”, “quiero saber” y tengo una estrategia y esta es la estrategia, y puede haber una estrategia que no comparto, hago lo que me parece que tengo que hacer. Hay un montón de posibilidades. Pero lo importante es entender que cuando empezamos a manejar toda esta información, empezamos a generar probabilidades de riesgo, nos estamos anticipando a la aparición de la enfermedad. Es otra dimensión.
Por otro lado, cuando diagnosticamos una enfermedad con un receptor ahora tenemos la certeza, te mido y te digo tenés o no tenés. Otra cosa es que te diga “sos portador de un gen que te da la probabilidad de que desarrolles en tantos años…”. Es una información que genera ansiedad, ambivalencia y acá entran los comités de ética, la responsabilidad social e individual.
EC —Pero si ese estudio determina que alguien tiene una alta probabilidad de desarrollar un determinado tipo de cáncer a corto plazo, ¿no permite agarrar ese cáncer a tiempo, que es uno de los problemas más delicados en todo esto?
LB —Exacto. Te doy un ejemplo clarísimo, el test de BRCA, de los BRCA. Se busca un gen que aparece puntualmente en el 5 % de los cánceres mamarios, no es el más común, pero cuando alguien tiene ese gen positivo, sobre todo las mujeres, tiene un 60 %-80 % de probabilidad de desarrollar cáncer de mama. Una vez que se empieza a testear el agente de riesgo, se lo encuentra –y hay razones por las cuales testear a esas personas, a los grupos de riesgo–, esas personas tienen que tener un plan y una estrategia, que incluye desde sacarse ambas mamas, que es algo que suena tan impactante y tan fuerte, hasta tener seguimientos cada seis meses, ser muy agresivo en el seguimiento con imagen y con exámenes. Y el paciente también decide dónde ubicarse, porque decide sobre su vida.
***
EC —Pregunta un oyente: “¿Dónde entran en ese análisis la parte psicológica, el estado físico, la alimentación de las personas?”.
JL —Sin duda, es sabido que la actividad física, cómo nos alimentamos y cómo cuidamos nuestro organismo, y podría agregar la espiritualidad o el desestrés, sacarnos el estrés cotidiano, todas estas cosas afectan el organismo. El entorno en el que vivimos, cómo cuidamos el entorno inmediato en el que nos manejamos también nos afecta.
EC —¿Esos factores forman parte de ese paquete de datos que terminan surgiendo del análisis de una persona, ese paquete gigantesco del que hablaba Ehrlich?
JL —Si no forman parte ahora van lo van a hacer en el futuro. Como cuando se iba a estudiar a los mineros, con patologías pulmonares claras y bien definidas, o a la gente que trabajaba con vidrio. Hay un montón de enfermedades que tienen que ver directamente con el entorno donde uno trabaja. Quiere decir que el entorno es una parte activa para la salud. Una cosa es detectar enfermedades y otra cosa es hablar de salud.
LB —De la misma forma, nuestra vida psicológica está determinada en parte por los genes y en parte por nuestra historia y nuestra relación con el medioambiente, y en parte por las bacterias que conviven en nuestro intestino, que también controlan el cerebro, porque envían mensajeros para controlar, regular el apetito, regular conductas. Es extremadamente complejo. Claramente la medicina de precisión va a llegar al área de la neuropsiquiatría mucho más tarde, porque el nivel de complejidad es enorme.
EC —¿Más ejemplos de aplicación de la medicina de precisión?
LB —A nivel de patógenos es muy importante. La medicina de precisión aplicada a los genomas de patógenos permite una nueva microbiología, un nuevo estudio de las enfermedades.
EC —¿Ejemplos?
LB —Antes uno tenía una infección y el médico tenía que tomar un aislamiento de un fluido biológico y ver si se podía cultivar o no. Hoy cada vez más lo que se hace es tomar el fluido biológico y estudiar los genes que hay ahí para saber cuáles son los genes patógenos, cuál es la resistencia a los antibióticos, etcétera. Es una nueva medicina de enfermedades infecciosas.
EC —Magnus, supongo que tienes tus propios apuntes.
MF —Estoy de acuerdo en todo lo que han dicho y creo que en el futuro vamos a hablar de salud de precisión. Para evitar enfermarnos, utilizar todos los datos que tenemos, del medioambiente, de los alrededores, de ese microbioma que tenemos, de la genética, que están al alcance, justamente para no enfermarse, para evitar enfermarse. Estoy seguro de que en el futuro vamos a medir un montón de cosas diferentes y a partir de esto vamos a evitar enfermarnos, vamos a vivir sanos. Esa es la meta de la medicina de precisión, evitar enfermarse.
Es claro que cuando estamos midiendo todo eso estamos descubriendo cosas, eso tiene que ver con la integridad de la persona, pero también con los recursos que hay en la sociedad. Porque si descubrimos algo en Francia, tenemos un sistema social que cubre muchas cosas; pero si descubrimos la misma cosa en un país que tiene problemas grandes de infraestructura para poder tratar a la gente es otra cosa. Entonces va a ser un desafío para la sociedad, para la sociedad global cuando tengamos todos estos datos en el futuro.
EC —Se mencionó al pasar que el término medicina de precisión se popularizó en febrero de este año sobre todo a partir de un discurso del presidente de EEUU, Barack Obama. En su último discurso del estado de la unión ante el Congreso, el presidente Obama anunció que su país va a invertir el año próximo US$ 215 millones para el desarrollo de la medicina de precisión.
Quiero que el país que eliminó la poliomielitis y mapeó el genoma humano dé pie a una nueva era en el campo de la medicina: un país que sea capaz de prestar el tratamiento adecuado en el momento correcto. En algunos pacientes con fibrosis quística, este enfoque ha servido para revertir una enfermedad que se creía incontenible. Esta noche voy a lanzar una iniciativa de medicina de precisión que nos acercará más a curar enfermedades como el cáncer y la diabetes, y que nos dará a todos acceso a la información personalizada que precisamos para cuidar mejor nuestra salud y la de nuestras familias.
¿Qué papel tuvieron este discurso y este anuncio del presidente de EEUU en todo este proceso, más allá de instalar el término medicina de precisión?
RE —Cuando Obama larga esta iniciativa ya a nivel internacional se están procesando distintas propuestas. En Europa, Inglaterra en particular larga el programa “100.000 genomas”, consorcios europeos, consorcios internacionales con distintos países. Debe de haber 20, 25 países que están asumiendo estos desafíos a nivel internacional.
Cuando en EEUU se larga esta propuesta de hacer un millón de genomas, cambia de escala el tema, se va a generar una cantidad de información. Vuelvo a los 7.000 libros, acá va a haber un millón de bibliotecas de 7.000 libros. Ahí van a tener la historia de las comunidades, de dónde vienen, toda la historia de migración de todas las familias que constituyen la sociedad americana, la diversidad de información que puede predecir la cantidad de enfermedades de nuestro tiempo. Se controlan cada vez más una serie de enfermedades y hay otras que van apareciendo como los mayores desafíos, como el cáncer, las enfermedades degenerativas, la diabetes tipo 2, que se está convirtiendo en uno de los grandes problemas de salud a nivel internacional. Entonces es un cambio de escala.
Y ese tema de escala tiene que ver con nuestro país. Menos de 3,5 millones de habitantes, una penetración de internet notable, el control de nuestros niños a través de la gotita de sangre, para controlar una serie de riesgos, porque de pronto antes no teníamos información genómica, pero podíamos saber si tal o cual niño tenía tal o cual predisposición o tal riesgo de una enfermedad. Estamos ante un desafío notable y Uruguay tiene hoy capacidades a nivel científico en una cantidad de instituciones, en la formación de las nuevas generaciones de científicos y de médicos, una comunidad de matemáticos. El matemático hoy es una de las profesiones más buscadas en todas las latitudes porque esta masa de información requiere desarrollo de herramientas y de conceptos nuevos y la competencia de matemáticos de alta capacidad. Tenemos una oportunidad realmente notable.
EC —Me hace acordar de la oportunidad que Uruguay tuvo cuando decidió lanzar el Plan Ceibal, entre otras cosas por el tamaño del país y su infraestructura.
RE —Es una muy buena comparación. Habría que pensar en un desafío país de la misma envergadura, que tiene implicancias éticas y legales que la sociedad tiene que asumir con valentía, con audacia, porque si no decidimos nosotros, las decisiones las van a tomar otros, van a venir solas. Creo que es una oportunidad notable para el país.
EC —¿Coinciden en ese enfoque?
LB —Totalmente.
JL —Totalmente. Pensando también hacia el futuro, si uno piensa que prácticamente todos o gran parte de la población tiene acceso a un teléfono inteligente, la capacidad de recoger información en un futuro no muy lejano no va a ser de gran complejidad. El problema va a ser procesar la información.
LB —En pocos años los teléfonos celulares van a diagnosticar muchas enfermedades contrastando la información que generan contra una base de datos de millones y millones de personas, van a dar una probabilidad de tener una enfermedad equis. Esto ya está prácticamente demostrado para la enfermedad de Parkinson, el teléfono celular la diagnostica mejor que un neurólogo. Todavía es experimental, pero la base de datos ya cuenta con 100.000 personas. Se van a producir muchos cambios.
***
EC —Desde este lunes Uruguay tiene el privilegio de contar con los talleres de trabajo que están desarrollándose a propósito de medicina de precisión, en los que están participando 40 expertos venidos del exterior, más por lo menos 20 de acá de Uruguay.
Cuando termine esa tarea el jueves, está previsto hacer una actividad abierta, que se está organizando para el viernes aquí en Montevideo. ¿Cómo va a ser ese otro paso?
MF —Nos vamos a reunir el viernes en la Sala Verdi y ocho personas de aquí nos van a contar distintas perspectivas sobre la medicina de precisión. Va a ser en el formato de las charlas TED, que han tenido ya en Uruguay y que son conocidas por todo el mundo. Para el gran público, para toda la gente interesada, va a ser una oportunidad fantástica de conocer lo que estamos hablando. Nos vamos a dirigir al público amplio para tratar de explicar los desafíos que hay, las oportunidades que hay y lo que estamos haciendo en estos días […] En nuestro sitio web, www.mispcamp.org, van a poder anotarse para tener entradas. Las entradas son gratuitas, pero hay que registrarse en ese sitio web.
EC —Vamos a colocar la dirección en nuestro sitio para que puedan inscribirse. Será el viernes a partir de las 16 horas en la Sala Verdi, en Montevideo.
***
Transcripción: María Lila Ltaif
***
Ediciones anteriores
Archivo de La Mesa del Futuro